訪問介護事業所を運営されている管理者やサービス提供責任者のみなさん。
「認知症および認知症ケアに関する研修」は、実施されていますでしょうか?
この研修は、法定研修ではありませんが、介護サービス情報公表制度により求められている必須研修項目の一つです。また、指定基準第30条に「訪問介護員等の資質の向上のために、その研修の機会を確保しなければならない。」と規定されているとおり、認知症の利用者とかかわりを避けられない訪問介護においては、必ず実施すべき研修と言えます。
とはいえ、研修を行いたいが資料がない…。こんなお困りをお持ちの事業所は多いはず。
そこでヘルパー会議室では「訪問介護の認知症ケア対応マニュアル」を作成しました。
本マニュアルは、認知症の基礎知識からケアの基本、問題行動への対応方法まで網羅的にわかりやすく解説した入門書です。そのまま研修資料として使えますので、ぜひご活用ください。

ちなみに本マニュアルは、研修資料だけでなく、介護サービス情報公表制度により求められている「認知症マニュアル」としても使えます。
研修テーマ集:【研修資料つき】訪問介護のヘルパ-勉強会テーマ38案
参考資料:厚生労働省資料
認知症とは

認知症とは、脳の病気や障害等により、記憶力や学習能力、思考力、判断力などの認知機能がが低下し、日常生活に支障をきたす状態です。(こころの情報サイトより参照)
人生の中で培ってきた経験とその記憶、知識が徐々に失われ、これまでと同じように暮らすことが難しくなります。しかし、認知症だからといって脳の機能すべてが著しく低下しているわけではありません。
残存機能が十分にある人も多く、残された力を活かせるような働きかけが大切です。また、みなさんと同じように認知症の方にも「嬉しい」「悲しい」「恥ずかしい」といった感情はきちんと残っています。
問題行動があっても決して叱責や罵倒などをしないのはもちろんこと、前提として温かく見守る姿勢を忘れず認知症のケアに臨みましょう。
「老化によるもの忘れ」と「認知症によるもの忘れ」の違い
認知症の最大の特徴としてあげられる「もの忘れ」。
人は誰しも老化とともに記憶力が低下し、何かを思い出すのが難しくなるものです。
では、老化からくるもの忘れと認知症からくるもの忘れの違いは何でしょうか。
- 体験の一部分を忘れる
- 新しいことを記憶できる
- 忘れている自覚がある
- 体験そのものを忘れる
- 新しいことを記憶できない(または記憶しづらい)
- 忘れている自覚がない
相違点は多々ありますが、もっとも大きな違いは『もの忘れに対して自覚があるかどうか』です。
認知症の方は新しいことを記憶する機能が低下しているため、体験した内容を忘れる、というより体験自体を記憶していません。ですから、もの忘れの自覚がなく本人からすれば身に覚えがないのです。
つまり、もの忘れに対して「さっきも言ったでしょ!」と指摘すればするほど、本人にとっていわれのない苦痛を感じさせることになります。
主な認知症の種類は4つ

「都市部における認知症有病率と認知症の生活機能障害への対応」より一部引用
※上記図はヘルパー会議室運営部により一部改変し作成しています。
認知症にはいくつか種類がありますが、代表的なものとして、アルツハイマー型認知症、脳血管性認知症、レビー小体型認知症、前頭側頭型認知症があげられます。
4大認知症とも言われており、このうち約60%以上をアルツハイマー型認知症が占め、次いで脳血管型認知症(約20%)、レビー小体型認知症(約4%)、前頭側頭型認知症(約1%)と続きます。
アルツハイマー型認知症

アルツハイマー型認知症の特徴は以下のとおりです。
- 脳全体が縮小する
- 側頭葉と頭頂葉の血流、代謝が低下する
- 対称性の脳溝(脳のしわ部分)や脳室の拡大が起こる
- 人格に変化あり
- 機能低下、変化は徐々に起こり常に進行する
- 基礎疾患は特にない
アルツハイマー型認知症は、記憶・知識・言語理解を司る側頭葉(海馬)の委縮から始まり、判断や理解を司る頭頂葉(大脳)が委縮、さらに進行すると脳全体が委縮し、認知機能が阻害されていきます。
脳の萎縮に伴い、徐々に機能の低下が起こり、確実に進行します。
脳血管性認知症

脳血管性認知症の特徴は以下のとおりです。
- 脳の血管障害(梗塞や出血)が原因
- 落ち着いた状態から急に症状が現れるなど変動が大きい
- 障害を受けた部位によって症状が異なる
- 特定のことだけができないなどの「まだら認知」と呼ばれる現象が起きる
- 機能が階段状に低下していく
- 人格は保たれる
- 病識がある
脳血管性認知症は、脳梗塞や脳出血が原因で起こります。血管が詰まった先の血流が滞り、その部分の機能低下を招くのが特徴です。障害を受けていない部分の脳機能は働くため、アルツハイマー型認知症よりも分かりづらく発見が遅れる場合があります。
またアルツハイマー型認知症が徐々に機能低下していくのに対して、脳血管性認知症は障害をきっかけに急に低下します。
レビー小体型認知症

レビー小体型認知症の特徴は以下のとおりです。
- 後頭葉の血流および代謝が低下する
- 脳内の神経伝達物質が減少する
- 幻視がある
- 身体のこわばり、手足の震え(パーキンソン症状)がある
- 症状の現れは時間帯や日によって変動性が見られる
- 早いと40代でも発症する
- 病識がない
レビー小体型認知症は、レビー小体(たんぱく質)が大脳に広がり発症し、他の認知症と同じく失見当や記憶障害が起こります。特徴的なのは幻視で、とくに夜間に強く現れます。また小刻み歩行や手足が震えるパーキンソン症状も、レビー小体型認知症の大きな特徴です。
前頭側頭型認知症

前頭側頭型認知症の特徴は以下のとおりです。
- 前頭葉、側頭葉が萎縮する
- 50~60代の比較的若い世代に発症する
- 人格の変化が見られる
- 常同動行動が起こる
- 失語などの言語障害が起こる
- 感情のコントロールが困難になる
- 症状は緩やかに進む
前頭側頭型認知症は、脳の中にある神経細胞が減少したり、本来であれば作られないはずの細胞が作られたりする神経の変性が起こります。
社会性や言語を司る前頭葉、記憶や言語を司る側頭葉がダメージを受け、これらの機能が低下します。そのため、軽犯罪に手を染めたり、身だしなみに構わなくなったりなど社会性の欠如が見られる場合があります。
認知症の症状は「中核症状」と「周辺症状」に分けられる
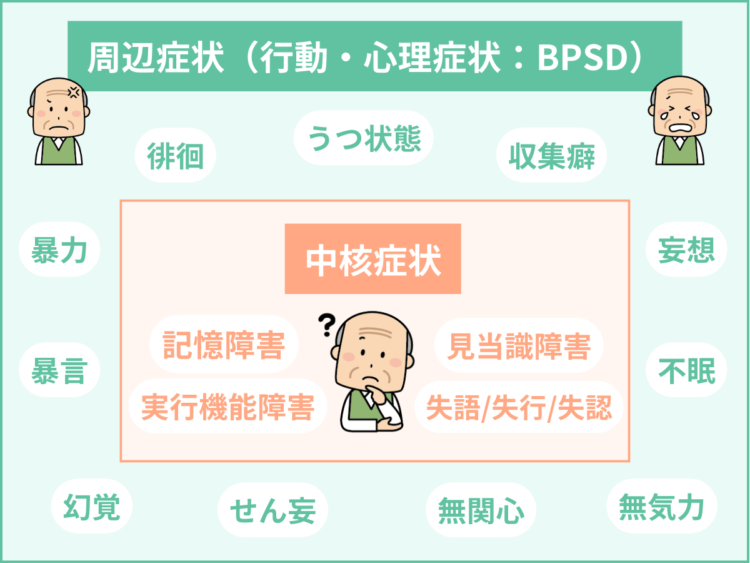
認知症の症状は、中核症状と周辺症状(行動・心理症状:BPSD)の2つに分けられます。
中核症状は、記憶障害を中心に認知症の方であれば必ず現れる症状で、周辺症状は、中核症状に本人の心理状態や周囲の環境などが影響を与えて引き起こされる精神症状や行動障害(問題行動)を指します。
中核症状の概要

中核症状は、認知症の方すべてに起こる認知機能の障害です。
症状に程度の差はありますが、疾患が進行するにつれ悪化する傾向にあります。
主な中核症状は、以下のとおりです。
| 記憶障害 | 認知症初期から表出し、見聞きしたことをすぐに忘れて何度も同じ質問を繰り返す。
最近の出来事ほど忘れてしまうが、昔の記憶は比較的保たれているのが特徴。 |
|---|---|
| 見当識障害 | 時間や場所、周囲の状況などに対し正しい認識ができなくなる障害。
「今の季節が分からない」「今日が何月何日か答えられない」「自分がどこにいるのか分からず不安になる」「周りにいる人が誰か分からない」などの症状が表出する。 最初は時間、次に場所、人の順に認識が薄れていく。 |
| 失語 | 文字どおり言葉が出にくくなる症状で、「あれ」「それ」など、曖昧な表現が多くなる。
自分の考えを相手にうまく伝えられず、同時に相手の言葉の意味を正確に受け取れないことから会話が成立しづらくなる。 |
| 失行 | 「箸を使ってご飯を食べる」「ボタンの留め外しをする」「タオルで顔を拭く」など、それまで日常生活の中で行っていた動作が難しくなる。
失行は運動能力の低下と比例せず、身体的にはその動作を行う能力を有しているにもかかわらず、習慣的に行っていた生活動作が分からなるのが特徴。 |
| 失認 | 見えている物が何か分からない、自分と周囲の物との位置関係を把握できない。
身体器官に異常がなくとも、五感がうまく働かない状態を指し、五感(視覚・聴覚・嗅覚・味覚・触覚)が正常に作動しないため、失認の種類はさまざま。 「家族の顔を見ても誰なのか分からない」「うまく避けられず頻繁に物にぶつかる」「文字が見えているのに読めない」など。 |
| 実行機能障害 | 複数の手順を組み合わせて計画・実行するのが難しくなる障害。
「ルートを決めて効率良く買い物を済ませる」「ご飯を炊く間におかずを作る」「リモコンを使ってテレビの音量を変える」など、いくつかの情報を並行処理したり、手順を考えたりするのが困難になる。 |
周辺症状(行動・心理症状:BPSD)

周辺症状(行動・心理症状:BPSD)は、中核症状の二次症状として現れ、身体の不調や介護者の不適切なケア、本人のストレス、不安感、環境の変化などから引き起こされます。
人によっては目立った症状が見られない場合もあり、また重度の認知症だからといって必ずしも周辺症状が現れるわけではありません。
主な周辺症状は以下のとおりです。
| 暴言・暴力 | 認知症の中期に起こる症状で、「突然興奮状態になる」「目の前の相手を殴ろうとする」「大声で怒鳴りつける」などが表出する。 |
|---|---|
| 徘徊 | あてもなく歩き回るなどが表出する。また自身の家であっても「家に帰る」と徘徊が見られる場合もある。 |
| 妄想 | 実際には起きていない事象を現実だと信じ込む。
「物取られ妄想」や「被害妄想」「帰宅妄想」などがあり、日々の不安感や寂しさや孤独感が妄想を助長し、掻き立ててしまう場合がある。 |
| 幻覚 | そこに存在しないものがあたかも目の前にあるかのように感じる。
「部屋の壁に虫が這っている」「窓から誰か覗いている」「知らない人が家に入ってきた」など。 |
| 過食 | 「夜中に起きて家中の食べ物を食べる」「十分食べているのに食事を与えてくれないと言う」などが表出する。
満腹中枢が正常に働かないことや、食事体験自体を忘れる、などの要因により発生。ただ、多くは一時的なもので徐々に落ち着いていく傾向にある。 |
| 不眠 | 体内時計のリズムが狂いやすくなり、十分な睡眠が取れなくなる。
また日中活動の減少や日光を浴びる時間が短くなることで、昼夜逆転や不眠につながる。 |
| 無気力・無関心 | アパシーとも呼ばれ、あらゆる事象に対して興味がなくなり活力が低下する。
それまで普通に行っていた日々のルーティーンが面倒になったり、自室に引きこもったり、などが表出。自分の外見に対しても無頓着になり整容や住環境の乱れにつながる。また健康面に対しても同様で、今までは病院に行っていたのに「面倒臭い」と受診せずに異常を放置するケースもあり。 |
| せん妄 | 見当識が失われ、興奮や妄想が起きている状態。
とくに夜間は日中よりも視界が悪いことから、「今は夜だ」と認識するのが難しく、「自分はなぜここにいるのか」「閉じ込められている」と自分の置かれている状況が理解できないためパニックに陥る傾向にある。 |
| うつ状態 | 意欲の低下や食欲減退、悲観的な言動、無気力・無関心の状態などが表出する。 |
| 収集癖 | 一見ただのゴミや壊れた物であっても何でも集める。 |
認知症ケアの8つの基本

認知症のケアにあたっては、以下8つに留意してください。
これらは認知症ケアを適切に実施する上で軸となる基本原則です。利用者にその人らしい生活を送ってもらうためにも必ず押さえておきましょう。
- 自尊心の尊重
- 4つの基本的ケア
- 観察と健康管理
- 共に過ごす
- 役割づくり
- 利用者のペースに合わせる
- 問題行動の原因を探る
- 生活環境の整備
基本①:自尊心の尊重
認知面に障害があるとはいえ、数十年生き抜いてこられた方々です。
私たちには計り知れない人生経験を積み、多くの困難を乗り越えてきたという自負を持っています。そして、だからこそ人としての尊厳を傷つけられたくない想いはかなり強いはずです。
ヘルパーはこうした点を考慮し、問題行動があっても利用者を上から叱りつけたり、何かを強制したりしてはいけません。また幼児言葉で話すのも避けるべきです。
互いに1人の人間として、誠実に向き合う姿勢を大切にしてください。
基本②:4つの基本的ケア
認知症の方は、脱水や低栄養、便秘などの身体の不調が原因で、興奮して歩き回ったり怒鳴ったりすることがあります。こうしたケースの場合、問題行動に対してアプローチする前に、以下4項目をチェックし、これらを意識してケアすることが重要です。
| 項目 | ポイント | ケア |
| 水分 | 1日1500㎖以上摂取できているか | 日内変動の有無をチェックし、こまめに水分補給を促し、1日1500㎖以上の摂取を目指す |
| 食事 | 1日1500㎉以上摂取できているか | 1日1500㎉以上の摂取を目指す |
| 排便 | 便秘ではないか | 週内変動の有無をチェックし、3日以内の自然排便を理想とした排便コントロールを目指す。(排便リズムを整えるためには、適切な水分摂取量、食事摂取量、運動量が必要) |
| 運動 | 活動性が低下していないか | できるかぎりベッドから離れて歩いてもらう、など |
なお上記は、日本自立支援介護・パワーリハ学会理事長の竹内孝仁氏によれば、認知症ケアに限らず高齢者ケア全般の基本であり、実施することでほとんどのADLの課題は解決に向かうとされています。
4項目は、人間が健康的に生きていくために欠かせない要素です。疎かにすると、どのような支援を展開してもうまくいきません。まずは4つの基本ケアに視点を置き、認知症ケアにあたりましょう。
基本③:観察と健康管理
認知症の方は、自分の不調を正確に伝えられないため、異常の発見が遅れやすい傾向にあります。
また急性の病気やケガが原因で不快、不安、無気力状態や興奮状態が出現する場合もあり、常日頃から利用者を観察して健康管理に努めることが大切です。
先の「②:4つの基本ケア」で解説した4項目に加えて、既往歴や服薬状況、心身の状態、生活状況などあらゆることをしっかり観察しましょう。
利用者にもっとも近くで関わるヘルパーだからこそ気づける“いつもと違うが”きっとあるはずです。
単に利用者を目視するだけでなく、においや物音、室内の様子など五感を研ぎ澄まして観察してみてください。そして、何らかの病気が疑われる場合やケガをしている場合は、速やかに医療へつなげましょう。
参考:【訪問介護の観察マニュアル】基本観察項目と気づく力を高める4の法則
基本④:共に過ごす
認知症の方は、心もとない記憶の中で生きており常に不安を抱えています。
ある人は、「自分は何者なのか」と苦しみ、アイデンティティが崩れていくように感じているかもしれません。
こうした言いようのない漠然とした不安感は、時として周辺症状を引き起こす場合があり、それゆえに孤独にさせない関わりがとても大切です。
できる限り声をかけて本人の話を聴いたり、徘徊に付き添ったり。ただ一緒にいるだけでも構いません。
「本人が安心感を持って過ごせる」のが最重要事項です。ただし、ヘルパーの関わり方が本人のリズムに合わなかったり意に沿わなかったりすると逆効果になるので注意が必要です。
これを回避するためには、まず「共に過ごしてもらうにはどう働きかけようか」と考えてみてください。もし拒否があれば、その理由を検証した上で繰り返し働きかけを続けてみましょう。
基本⑤:役割づくり
人は「役割」を持つことで人生に意味を見いだし、生きる活力になります。
認知症があっても、できれば何かしらの役割を持って生活を送ってほしいものです。
そこで、ヘルパーのみなさんに行ってほしいのが利用者の興味・関心を探ること。記憶障害があれど「好きなこと」や「こだわってきたこと」は忘れず覚えているケースは意外と多いです。
ぜひ利用者の生活歴や会話の中から、何に興味・関心を示すのかを探ってみましょう。
 もし忘れてしまっていても、ヘルパーと一緒に行う中で徐々に思い出してくることもあります。
もし忘れてしまっていても、ヘルパーと一緒に行う中で徐々に思い出してくることもあります。
例えば、以前は料理が得意でこだわりがある方ならば、料理を“教えてもらうスタンス”で関わってみると良いでしょう。「○○さん、実はわたし料理があまり得意ではなくて・・・良かったら味付けだけでも教えてもらえませんか?」などとお願いすると、料理が得意な利用者は、活き活きと教えてくれたりします。
もちろん利用者に危険のない範囲での話ですが、役割づくりを意識して関わってみましょう
基本⑥:利用者のペースに合わせる
認知症になると以前のようなペースで日常生活を送れなくなります。
歩く、食べる、着替える、排せつする、といった日常動作がうまくできず、時にはヘルパーのみなさんを苛立たせる場面があるかもしれません。
次の訪問先に遅れてしまう、といった状況では「お願いだから早くして…」と思うこともあるでしょう。
しかし、どのような状況であるにせよ利用者の行動を急かしてはいけません。とくに認知症の方の場合、急かされると興奮しやすくなることがあるので、ゆっくり待つ関わりが大切です。
サービス時間の超過が目立つのであれば、利用者の行動を速めようとするのではなく、訪問時間や訪問ルート、サービス内容などの見直しを検討してください。
 認知症の方は、急な環境の変化にうまくなじめず、新たな環境を無理強いすると大声を出したり、乱暴な行動にでたりする場合があります。
認知症の方は、急な環境の変化にうまくなじめず、新たな環境を無理強いすると大声を出したり、乱暴な行動にでたりする場合があります。
訪問介護の場面で言えば「サービス日時や担当ヘルパーがコロコロ変わる」などにより起こりやすく注意が必要です。事業所運営上ある程度の変更は仕方がないと言えますが、頻回な変更は利用者に悪影響を与えてしまいます。
そのため、変更せざるを得ない場合は、頻回ではなく少しづづ行うなど配慮するようにしましょう。
基本⑦:問題行動の原因を探る
暴言・暴力や徘徊、介護拒否などの認知症における周辺症状は、基本的に何らかの原因があって出現するものです。言い換えれば“その人なりの理由”がどこかにあるため、問題行動に至ったその理由を追及しましょう。
その行動は、「いつ」「どこで」「どのような状況で」現れたのでしょうか?
また、どのような状況下でその行動が見られないのでしょうか?
周辺症状が現れる時間や場所、状況を観察し、出現するきっかけを探りましょう。それにより、対応の方針が定まり、適切にケアすることで周辺症状の緩和につながります。
問題行動の原因を探る際には、一人の目より二人三人と複数の視点から利用者を検証しましょう。
同じ利用者に関わるヘルパー同士で情報交換や共有をすることで、新たな気づきやヒントが得られるかもしれません。
基本⑧:生活環境の整備
認知症の方は、記憶障害や見当識障害により家の中であっても迷子になることがあります。
良くある例としてあげられるのは「トイレの場所が分からなくなり、さまよう」などです。
また、注意力の低下から転倒しやすくなるため、安心・安全な生活空間を整えることが必要です。
手すりの設置や段差の解消、動きやすいスペースの確保など、転倒リスクに考慮すべきなのはもちろんこと、本人にとって「わかりやすい」環境を意識して整備すると良いでしょう。
例えばトイレの場所が分からないのであれば、トイレに「お手洗い」や「便所」と書いた張り紙を貼る、などひと目で分かるように工夫します。
その他、部屋にカレンダーや季節感のある飾りを置く方法は、見当識を保つ意味で有効です。
「今は春なんだな」「もうすぐ年が明けるな」など、季節を感じられるとそれだけで安心感が生まれるでしょう。
【8つのシーン】訪問介護で悩みがちな事例別対応方法

これまで認知症ケアの基本を解説してきましたが、実際の現場では本当にさまざまなケースがあります。
中には暴言や暴力行為があったり、ケアを拒否されたり、物を盗んだと疑われたり・・・
どのように対応すべきか悩むことも多いでしょう。
ここで、訪問介護でよくある以下8つのシーン別に対応の方法を紹介します。
ぜひ対応に困ったときの参考にしてください。
- 自宅にいるのに「家に帰る」と外へ出ていこうとする
- 食べられないものを食べようとする
- ヘルパーへの暴言や暴力
- 同じものを何度も購入し、ため込む
- 食事や水分をとってもらえない
- 「ヘルパーに物を盗られた」と怒りだす
- お風呂やトイレの介助を拒まれる
- 色々なものを何でも集める
自宅にいるのに「家に帰る」と外へ出ていこうとする

自宅にいるのに帰宅願望の訴えがあるケースは、アルツハイマー型認知症に多く、最近の記憶が抜け落ちているのに対して、昔の記憶は残っていることに起因します。
かつての本人が担っていた「お母さんが待ってるから帰る」といった子としての役割や、「家族にごはんをつくる」といった親としての役割を果たそうと、本人の記憶にある小さなころに暮らしていた実家や結婚後の家族と過ごした家に帰ろうとします。
このようなケースでは、まず本人の帰りたい気持ちに寄り添い、落ち着かせることが重要です。
そして「帰る前にお茶でも飲んで行ってください」「お父さんが帰ってきたら送っていくので、それまでお話ししましょう」などと話を合わせながら徐々に気持ちをそらしていくよう促しましょう。
また、話題が変えられず納得しないのであれば、一度ヘルパーと一緒に外へ出て、近所を少し歩いて気分を変えることで落ち着く場合もあります。
食べられないものを食べようとする

石鹸やチューブタイプの軟膏、包帯など手に取れる物は、食べ物と区別がつかず口に入れてしまうことがあります。これを「異食」と言い、食べられないものは本人の手元に置かず、目につかない場所に片付けておくのが基本です。
異食を目にするとヘルパー側も動揺しがちですが、まずは心を落ち着けましょう。
そしてお菓子やお茶、ジュース等を用意して、穏やかな口調で「こっちの方が美味しいですよ」などと声をかけて口の中を確認します。
また、洗剤やタバコ、鋭利な物などを危険物を飲み込んだ場合は、命に関わるケースもありますので、速やかに受診し処置を受けるようにしてください。
ヘルパーへの暴言や暴力

認知症の方の中には、介助中に急に怒り出したり物を投げつけたり、と暴言・暴力行為におよぶことがあります。
暴言・暴力行為があるとヘルパー側も焦って対応してしまいがちですが、興奮状態にある利用者に何を言っても怒りを助長させるだけです。
そのため、まずは不快な思いをさせたことを謝罪し、「嫌な思いをさせてすみません。今日は帰りますね」などと伝えて、一旦その場を離れてみましょう。
少し時間をおくと利用者の怒りは冷めていきますので、様子を見つつ「お茶でもいかがですか?」などと声かけして再度入室します。
また、利用者が暴言・暴力行為に至る原因には、ケガや病気も一因となりますが、たいていはヘルパーの不適切な関わりが理由です。
ですから、その場を収めて終わりではなく、何かを無理強いしていなかったか、自尊心を傷つける発言がなかったかなどヘルパー自身の振り返りも行ってください。
同じものを何度も購入し、ため込む

認知症の方の中には、買ったことを忘れ、買物の度に「家にないから買っておかなくては」と同じものを何度も購入してため込んでしまう場合があります。
購入品のほとんどが洗剤など日用消耗品が多く、ストックがないことへの不安の裏返しから起こります。
このようなケースでは、購入する度に家にある十分なストックを繰り返し見せ、「たくさんあるので当分買わなくでも大丈夫ですね」などと伝えて理解を促しましょう。
実際に目に見えるようにして、「買わなくても大丈夫なんだ」と納得感・安心感をもってもらうことが重要です。
食事や水分をとってもらえない

認知症になると、食への関心が薄くなるケースもあるため、なかなか食事が進まないことがあります。
この場合は、「少しだけ食べてみましょう」と急かさないよう意識して声かけしたり、本人のペースを守りつつ「一口食べませんか」と促したり、と時間をかけた対応が必要です。
また誰しも日によって食事量の増減はありますが、日頃の摂取量よりも著しく減少している場合は、何らかの病気が疑われるため医療へつなげましょう。
「ヘルパーに物を盗られた」と怒りだす
認知症の方の中には「ヘルパーに盗られた」「ヘルパーが来てからなくなった」と思い込み、怒りだすことがあります。
大半が本人の“しまい忘れ”ですが、身近な人を疑うためヘルパーがその対象となるケースは少なくありません。
しかし、この状況で「盗ってません」と伝えても、疑いが晴れるどころか押し問答になるだけで逆効果。
本人の訴えを真摯に受け止め、「それは大変ですね、一緒に探しましょう」と提案してみましょう。
本人と一緒に探す際には、ヘルパーが先に見つけても必ず本人が自分で見つけるように誘導します。ヘルパーが「ありました」と言っても「本当はあなたが盗んだんだ」とあらぬ疑いをかけられてしまう場合もあり、注意が必要です。
また、時間をおいて「少しお茶でも飲んで休憩しませんか?」などと声をかけ、別の話題に気をそらせると自然と落ち着いていきます。
お風呂やトイレの介助を拒まれる

ケアの拒否でよく見られるのは、お風呂やトイレの介助を拒まれてしまうケースです。
ケアを拒否する理由として、羞恥心の現れや恐怖心があげられ、「人前で裸になるのは恥ずかしい」「タイルが滑りやすくて転びそう」「排泄を誰かに見られるなんて嫌だ」といった思いから、激しく介助を拒む場合もあります。
このようなケースでは
- トイレの前を通るようにして、「ついでに寄りましょう」と流れでトイレに行くようにする
- プライバシーに配慮し、排せつ時は本人の視界から外れて見守りを行う
- 入浴時は無理強いせず時間を空けて介入する
- 入浴が無理そうなら「温かいタオルで拭きませんか」手足の清拭に切り替える
などを試してみましょう。
ただし、何度も介入しようとすると、本人が意固地になってしまい拒否が強くなりかねません。心の余裕をもって時間をかけて関わると次第にケアを受け入れてくれるようになります。
色々なものを何でも集める

認知症の方の中には、一見するとゴミや不用品と思える物を集めて大切にしまい込むことがあります。
こんな場面の遭遇すると、つい「こんな所に置かないで」「ゴミはちゃんと捨てて」などと否定的な発言はしてしまいがちです。
しかし、ヘルパーからすれば価値のない物、不要な物でも本人にとっては大事な物。収集癖はたいてい一時的なもので時間の経過ととも消失する場合が多いため、基本的には本人の気が収まるまで見守りましょう。
ただし食べ物や衛生的に問題があるものは、ほっておくと害がありますので、本人の目に触れないよう取り除くなどの対応が必要です。
認知症の利用者とのコミュニケーション

認知症があっても私たちと同じように、それぞれの人生や事情、性格、価値観がありケアの方法は十人十色。それゆえに利用者個々に応じた個別的なケアが求められ、大切なのは「その人らしさ」を理解することです。
そして、その人らしさへの理解は、適切なコミュニケーションの積み重ねで深められていきます。
ここでは、対人援助職としてヘルパーのみなさんに知っておいてほしいコミュニケーションのポイントをいくつか紹介します。
コミュニケーションは言語によるものだけではない
コミュニケーションは「言語的コミュニケーション」「非言語的コミュニケーション」の2つがあります。
- 言葉を用いて会話する
- ジェスチャーや肩をたたく、合図を送るなど
多くの人は、言語に頼りがちですが、より必要なのは非言語によるコミュニケーションです。
アメリカの心理学者アルバートメラビアンが提唱した「メラビアンの法則」によれば、人同士のコミュニケーションにおいて、話の内容など言語情報が7%、口調や声質、テンポなどの聴覚情報が38%、見た目や表情、仕草などの視覚情報が55%もの割合で影響をおよぼすとされています。
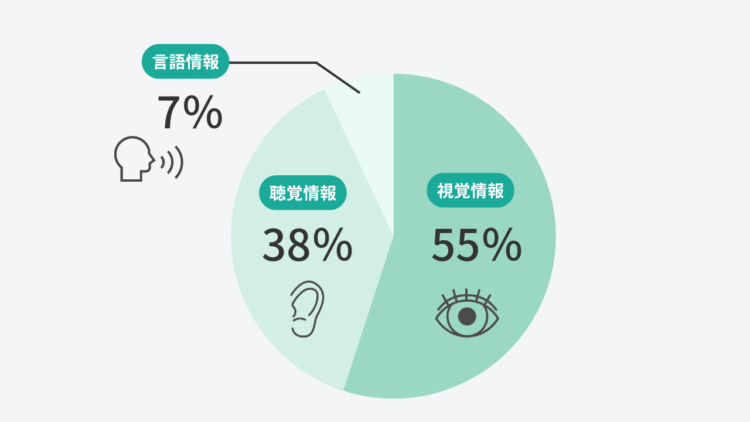
つまり、言語・聴覚情報からなる言語的コミュニケーションよりも、視覚情報からなる非言語的コミュニケーションによって相手に与える印象が大きく左右されるということです。
ですから、認知症の方との対話にあたっては、言語的コミュニケーションを用いつつ非言語的コミュニケーションを適切に織り交ぜながら行うことがとても重要です。
非言語的コミュニケーションにより笑顔を見せて話しやすい空気を作ったり、視線を合わせて頷き「あなたの話を聞いています」と伝えたりすることで、信頼関係の構築に大いに役立つでしょう。
名前を呼ぶ
家庭内であれば「おじいちゃん」「おばあちゃん」などの呼称で構いませんが、外部では名前を読んでから話しかけると受け入れ良く、コミュニケーションがとりやすくなります。
記憶量が低下しても、ほとんどの人が自分の名前は憶えています。
「あなたに話しかけていますよ」と伝えるために名前を呼ぶようにしましょう。
分かりやすい表現を用いて、丁寧にゆっくり声をかける
長い文章は、理解力や処理能力が低下している方にとって分かりづらく、円滑なコミュニケーションを阻害してしまいます。話すときは短い文章で、分かりやすい表現を用いるようにしましょう。
また、難聴を伴う認知症の方も多く、声かけを行うときはゆったりとしたスピードを心がけてください。
高い音は聞き取りづらい傾向にありますので、単純な文章にして、落ち着いたトーンで話しかけるとスムーズに伝わりやすくなります。
プライバシーに配慮する
「トイレに行こう」「服が汚れていますよ」など、他人に聞かれたくない内容の声かけは慎みましょう。
尊厳を守る言葉かけを行い、心を穏やかに保つ関わりに努めてください。
言葉以外の情報にも気を配る
関わりの中で、認知症の方から出る「触るな」「ここから出ていく」といった言葉の裏には「痛い所がある」「これはしたくない」「昔の家に帰りたい」など、心の奥底にある想いが隠されています。
自分の気持ちを他者へうまく伝えるのが難しい状態です。しかし表情の険しさ、落ち着きのない動きが気持ちを表している場合があります。
言語から伝わる情報に囚われず、本人の所作や挙動、表情の変化などから情報をキャッチする意識を持ちましょう。
さいごに
訪問介護の認知症ケア対応マニュアルは以上となります。
訪問介護における認知症ケアの基本は、すべて本マニュアルに盛り込んでいますですので、新人ヘルパーの方々は、ぜひ繰り返し読み参考にしてくださいね。
当サイト「ヘルパー会議室」では、ホームヘルパー・サービス提供責任者の初心者向けに業務マニュアルを無料で公開しています。
この機会にあわせてチェックしておきましょう。